Może się wydawać, że mikrobiota jelit i skóra nie mają ze sobą wiele wspólnego. Nic bardziej mylnego. Oba te ekosystemy mikroorganizmów są ściśle powiązane i wywierają na siebie bardzo silny wpływ.
Stan skóry odzwierciedla stan zdrowia całego organizmu
Skóra jest największym narządem człowieka. Okrywa całe nasze ciało i jej powierzchnia osiąga ponad 2 metry kwadratowe. Masa skóry człowieka może stanowić nawet 25% całkowitej masy ciała i dochodzi do 20 kilogramów.
Wszystkie narządy twojego ciała współpracują, komunikują się i oddziałują wzajemnie na siebie. Jeśli zaczynasz mieć problemu skórne i nie jest to spowodowane powierzchniową infekcją grzybiczą lub bakteryjną, źródło problemu z pewnością leży gdzieś wewnątrz twojego ciała.
Jeśli zaczynasz odczuwać objawy ze strony skóry, np. świąd, przesuszenie i pękanie, zaczerwienienie lub zaostrzenia np. trądziku, oznacza to, że coś niedobrego dzieje z twoim organizmem. Należy wtedy zacząć szukać prawdziwych przyczyn tych problemów.
Twój organizm stanowi funkcjonalną całość
Medycyna dawno już porzuciła dogmat, że jakiś problem zdrowotny jest związany tylko z tym narządem, który daje objawy choroby. Wszystkie narządy są ze sobą funkcjonalnie powiązane, a skóra nie jest wyjątkiem. Jest to przy okazji oddziaływanie dwukierunkowe – stan zdrowia każdego narządu oddziałuje w jakiś sposób na skórę, a ona wywiera wpływ na inne narządy. Wszystko jest połączone.
Jakie podstawowe funkcje pełni skóra?
Skóra ma kilka kluczowych funkcji. Jest barierą broniącą twój organizm przed patogenami, cząstkami zapalnymi, alergenami i innymi szkodliwymi substancjami, z którymi mamy kontakt. Dodatkowo chroni nas przed utratą wody, szkodliwym promieniowaniem UV, bierze aktywny udział w procesie termoregulacji i pełni funkcje wydalnicze pomagając w pozbywaniu się toksyn i szkodliwych produktów przemiany materii. Poza tym stanowi fizyczną ochronę głębszych tkanek przed urazami mechanicznymi.
Zasadniczo skóra składa się z trzech warstw: nabłonka, skóry właściwej i tkanki podskórnej
Naskórek
Naskórek jest najbardziej zewnętrzną warstwą skóry. Jego głównym zadaniem jest funkcja barierowa i ochrona głębszych warstw skóry. Pokrywa go mikroskopijnej grubości błona lipidowa, której zadaniem jest niedopuszczenie do przesuszenia powierzchni naskórka. Dlatego pamiętajcie, że wszelkiego rodzaju detergenty niszczą ją i prowadzą do upośledzenia funkcji naskórka.
Naskórek ma ciekawą właściwość: ciągle się regeneruje. Komórki naskórka migrują z głębszych warstw do płytszych i zamieniają się ostatecznie w martwe komórki warstwy rogowej. Warstwa ta przypomina ceglany mur, którego spoiwem są właśnie lipidy naskórkowe. Komórki warstwy rogowej sukcesywnie złuszczają się i odpadają razem z bakteriami i innymi szkodliwymi substancjami, które do nich przywarły. Ten mechanizm pełni funkcję oczyszczającą naskórek i jest aktywny przez całe życie.
W najgłębszych warstwach naskórka ulokowane są komórki wydzielające barwnik – melaninę. Odpowiada on za kolor skóry i stanowi ochronę przed szkodliwym promieniowaniem UV. Ekspozycja na słońce uaktywnia te komórki. Na tym właśnie polega mechanizm opalania. Jest to reakcja ochronna mająca zatrzymać niebezpieczne promieniowanie i ograniczyć jego mutagenny wpływ.
Skóra właściwa
Głębsza, środkowa warstwa skóry to tzw. skóra właściwa. W niej zlokalizowane są różnego rodzaju gruczoły – łojowe, potowe, mieszki włosowe i inne przydatki skórne. W skórze właściwej znajdują się zakończenie nerwowe, żyły i tętnice oraz naczynia włosowate zaopatrujące skórę w tlen i substancje odżywcze. Warstwa ta odpowiada też za funkcje wydzielnicze skóry. Znajdujące się w niej receptory czuciowe umożliwiają nam odczuwać dotyk, ból i temperaturę.
Skóra właściwa jest też powłoką ochronną naszego ciała. To w niej znajduje się warstwa włókien kolagenowych i elastyny powodująca, że skóra jest miękka, napięta i sprężysta. Niestety z wiekiem warstwa ta ulega degradacji. Wpływa to na zmniejszenie napięcia, elastyczności i jędrności skóry, zmniejsza jej grubość oraz powoduje pojawienie się zmarszczek.
Skóra właściwa bierze też udział w procesie termoregulacji. Gruczoły potowe wydzielają pot, który odprowadza nadmiar ciepła z powierzchni skóry, w ten sposób chłodząc twoje ciało. Zlokalizowane w niej włókna mięśniowe mogą zmieniać położenie włosów. Dlatego, gdy odczuwasz chłód lub w efekcie silnego stresu masz „gęsią skórkę”. U naszych bardziej owłosionych przodków reakcja ta podnosiła futro na ciele, zwiększając warstwę izolacyjną lub optycznie powiększała ich sylwetkę w oczach napastników.
Tkanka podskórna
Jest to najgłębsza warstwa skóry, która w zasadzie nie jest jej funkcjonalną częścią, jednak stanowi jej podstawę. Warstwa ta zbudowana jest z tkanki tłuszczowej i niewielkiej ilości tkanki łącznej. Jej zadaniem jest przede wszystkim ochrona równowagi termicznej organizmu oraz magazynowanie energii w postaci zapasu tłuszczu. W warstwie tej znajdują również się naczyni krwionośne i limfatyczne oraz włókna nerwowe.
Mikrobiota skóry komunikuje się z mikroorganizmami w twoich jelitach
Jak wspomniałem na wstępie, wszystkie procesy w naszym organizmie są ze sobą powiązane. To samo dotyczy interakcji pomiędzy mikroorganizmami, które zamieszkują twój organizm. Zależności te jeszcze niedawno nie były możliwe do badania, ale pojawiają się nowe metody umożliwiające ich zrozumienie.
Odpowiedzią na potrzeby naukowców stała się metagenomika. Jest to nowoczesna metoda badania puli genów całej populacji mikroorganizmów. Pozwala również badać geny bakterii, których nie da się hodować w laboratorium. Dzięki temu możemy poznać funkcjonalne działanie drobnoustrojów, ich metabolizm oraz interakcje między poszczególnymi populacjami mikroorganizmów tworzących nasz mikrobiom. Metagenomika umożliwia więc badanie wpływu jaki mikrobiom człowieka wywiera na siebie wzajemnie i na nasz organizm.
W mikrobiomie jelitowym człowieka zidentyfikowano już ponad 10 milionów genów. Wiele z nich jest wykorzystywana do wspomagania ludzkiego genomu w realizacji niezbędnych funkcji. Takich jak np. regulacja odporności, produkcja witamin, ochrona przed patogenami, modulacja lipidów w surowicy i metabolizm składników żywności. Powstałe w wyniku tych procesów metabolity mogą również wpływać na metabolizm człowieka.
Metagenomika jest więc narzędziem, które pozwoliło na dokonanie rewolucyjnych odkryć dotyczących interakcji bakterii zamieszkujących np. nasze jelita z funkcją i chorobami odległych narządów, takimi jak np. skóra.
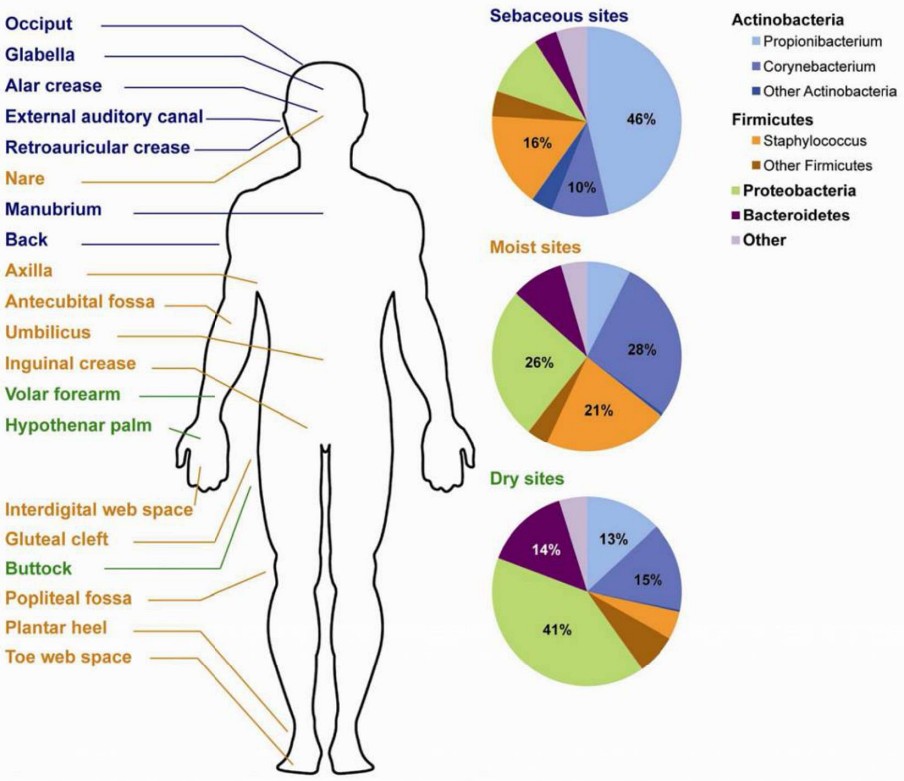
Każdy centymetr kwadratowy skóry zamieszkuje ponad milion drobnoustrojów
Na każdym centymetrze kwadratowym powierzchni naszej skóry bytuje ok. milion mikroorganizmów będących częścią naszego mikrobiomu. Wcześniej uważano, że bakterie i grzyby bytujące na skórze są przyczyną jej chorób. Jednak coraz więcej dowodów naukowych sugeruje, że prawdziwą przyczyną chorób skóry jest zaburzenie składu populacji zamieszkujących nas mikroorganizmów.
Rozmieszczenie rodzajów bakterii na skórze człowieka przedstawia poniższy rysunek. Jak widzimy, powierzchnia skóry jest zamieszkana przez różne gatunki mikroorganizmów. Skład mikrobioty skórnej jest powiązany z takimi czynnikami jak wilgotność, temperatura i stopień natłuszczenia naskórka. Zaburzenie rozmieszczenia gatunków mikroorganizmów na naszej skórze może być przyczyną chorób skóry.
Jakie funkcje pełni mikrobiota jelit i skóry, i jak to wpływa na zdrowie skóry?
Mikrobiota skóry, podobnie jak mikrobiota jelitowa pełni wiele ważnych funkcji. Przede wszystkim, utrzymuje odpowiednie pH skóry, co tworzy warunki niekorzystne dla mikroorganizmów patogennych. Wydziela też substancje, które są szkodliwe dla bakterii i grzybów chorobotwórczych, ale to nie wszystko. I to nie jest żart – naukowcy dowiedli, że mikrobiota skóry może komunikować się z mikrobiotą jelitową i wywierać wpływ na procesy fizjologiczne w naszym organizmie.
Taką samą funkcję pełni mikrobiota jelit – jej stan oddziałuje nie tylko na działanie jelit, ale też wpływa na zdrowie skóry. Istnieje więc bezpośredni związek pomiędzy zdrowiem jelit i zdrowiem skóry. W badaniach udowodniono, że mikrobiom jelitowy odpowiada za utrzymanie szczelności tzw. bariery jelitowej. Dysfunkcja mikrobioty jelitowej, polegająca na zmianie jej składu prowadzi do zaburzania funkcji barierowej jelit. Mówimy wtedy o zespole cieknącego jelita, który jest stanem, w którym przez ścianę jelita mogą przedostawać się patogeny, niestrawione cząstki pokarmu, metabolity i toksyny bakteryjne oraz inne substancje zapalne.
Mikrobiota jelit jest więc kluczowym czynnikiem regulującym stan skóry. Prawidłowe funkcjonowanie mikrobiomu jelitowego zapewnia zdrowie skóry, więc jeśli chcesz trwale naprawić jakieś problemy skórne, zacznij od naprawy swoich jelit. Bez tego żadna terapia nie będzie naprawdę skuteczna i chwilowo zaleczony problem z pewnością powróci.
Zadbaj o jelita, a poprawisz stan swojej skóry
Wyniki badań sugerują, że niektóre choroby skóry, takie jak np. atopowe zapalenie skóry są mogą być związane z odmiennym składem mikroflory jelitowej u osób chorych.
Zaobserwowano, że np. w mikrobiocie jelitowej dzieci nieobciążonych alergią znacznie częściej i w większych ilościach występują bakterie z rodzajów Bifdobacterium i Lactobacillus. Natomiast u dzieci z alergią przeważają bakterie z rodzaju Clostridium, enterobakterie oraz gronkowce.
Mikrobiota jelitowa w procesach fermentacji prebiotyków wytwarza krótkołańcuchowe kwasy tłuszczowe (SCFA), które poprawiają funkcję i integralność jelit. Mogą one również modulować układ odpornościowy i odpowiedź zapalną oraz wpływać na metabolizm lipidów i glukozy. SCFA wytwarzane w wyniku fermentacji błonnika pokarmowego mogą wykazywać działanie też przeciwnowotworowe. Sugerują to wyniki badań, w których zaobserwowano wpływ SCFA na indukcję apoptozy w komórkach nowotworowych jelita grubego. Kwasy te w podobny sposób wpływają też na reakcje skórne. Głownie dotyczy to procesów zapalnych i związanych z działaniem układu odpornościowego, zmniejszając ryzyko rozwoju chorób autoimmunologicznych, np. łuszczycy.
Stosowanie probiotyków jest skuteczne w profilaktyce i leczeniu chorób skóry
W jednym z badań klinicznych wykazano, że u dzieci, których matki w okresie prenatalnym i podczas karmienia piersią przyjmowały probiotyki, ryzyko rozwoju AZS (atopowego zapalenia skóry) było mniejsze o niemal 60%.
Podobne wyniki dotyczące rozwoju chorób atopowych uzyskiwano w innych badaniach. W niektórych z nich wykazano nawet, że skuteczność podawania właściwych probiotyków była wyższa niż skuteczność leków stosowanych w leczeniu atopowego zapalenia skóry. Badacze podkreślją jednak, że obszar ten wymaga dalszych obserwacji. Jest wiele innych przykładów i badań, które dostarczyły dowodów, że powiązań pomiędzy zdrowiem jelit i zdrowiem skóry jest bardzo dużo.
Podsumowanie
Wiedząc jak ważna jest funkcja jelit w zachowaniu zdrowia i dobrego stanu skóry, zamiast faszerować się lekami zadbaj przede wszystkim o swój mikrobiom. Mikrobiota jelit i skóra oddziałują na siebie.
Bez względu na to jaki masz problem ze skórą, zrównoważenie mikrobiomu jelit i przywrócenie mu właściwych funkcji z pewnością wpłynie na stan twojej skóry. Zbilansuj dietę, jeśli trzeba, sięgnij po probiotyk i suplementy, które są stworzone z myślą o tych, którzy mają problemy jelitowe. Wszystko jest ze sobą powiązane. Zadbaj o jelita, o one zadbają o ciebie
Piśmiennictwo:
- Bosko CA. Skin Barrier Insights: From Bricks and Mortar to Molecules and Microbes. J Drugs Dermatol. 2019;18(1s):s63-s67.
- Widhiati, Suci et al. “The role of gut microbiome in inflammatory skin disorders: A systematic review.” Dermatology reports vol. 14,1 9188. 28 Dec. 2021, doi:10.4081/dr.2022.9188
- Salem, Iman et al. “The Gut Microbiome as a Major Regulator of the Gut-Skin Axis.” Frontiers in microbiology vol. 9 1459. 10 Jul. 2018, doi:10.3389/fmicb.2018.01459
- Ellis SR, Nguyen M, Vaughn AR, et al. The Skin and Gut Microbiome and Its Role in Common Dermatologic Conditions. Microorganisms. 2019;7(11):550. Published 2019 Nov 11. doi:10.3390/microorganisms7110550
- Socha J., Madaliński K., Stolarczyk A.: Probiotyki w chorobach przewodu pokarmowego i ich działanie immunomodulujące. Pediatria Współczesna. Gastroenterologia, Hepatologia i Żywienie Dziecka 2000, 3(1), 137-140.
- Lepage, Patricia et al. “A metagenomic insight into our gut’s microbiome.” Gut vol. 62,1 (2013): 146-58. doi:10.1136/gutjnl-2011-301805
- Vaughn, A.R., Notay, M., Clark, A.K., Sivamani, R.K. (2017). Skin-gut axis: the relationship between intestinal bacteria and skin health. World journal of dermatology, 6(4), 52-58.
- Grice, Elizabeth A, and Julia A Segre. “The skin microbiome.” Nature reviews. Microbiology vol. 9,4 (2011): 244-53. doi:10.1038/nrmicro2537
- Chen YE, Tsao H. The skin microbiome: current perspectives and future challenges. J Am Acad Dermatol. 2013;69(1):143-155. doi:10.1016/j.jaad.2013.01.016
- Arck, Petra et al. “Is there a 'gut-brain-skin axis’?.” Experimental dermatology vol. 19,5 (2010): 401-5. doi:10.1111/j.1600-0625.2009.01060.x
- FAO/WHO Report (2001). Health and Nutritional Properties Probiotics in Food including Powder Milk with Live Lactic Acid Bacteria. Cordoba, Argentina, 1-4 October 2001.
- Boyle R.J., Leonardi-Bee J., Bath-Hextall F.J., Tang M.L.K.: Probiotics for the treatment or prevention of eczema. J. Allergy Clin. Immunol. 2009, 123(1), 266-267.




